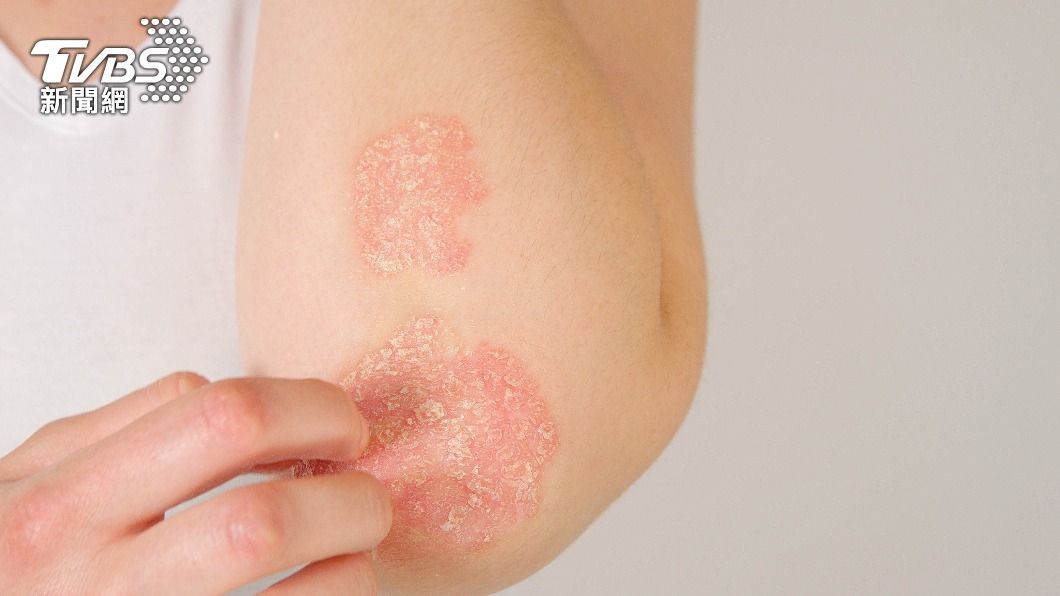
夏日赤炎炎,有乾癬患者卻怕露出病灶,高溫下仍包緊緊,流汗後搔抓導致病情惡化。臺中榮總皮膚科主治醫師林騰立表示,夏季乾癬患者應做好保濕、防曬,並鼓勵治療控制。中山醫學大學附設醫院皮膚科副教授蕭玉屏指出,乾癬治療已有許多健保新藥,有不少患者皮膚可以完全乾淨,還能降低關節炎、心血管疾病、代謝症候群等併發症風險。
乾癬是免疫疾病 不控制有全身系統併發症
林騰立醫師表示,乾癬是免疫系統失調的疾病,導致皮膚長期發炎,全身皮膚從頭皮到腳底都可能出現紅色、銀白色脫屑斑塊,如果病灶面積過大常導致嚴重社交困擾、憂鬱等心理疾病。
此外,乾癬若不治療控制,全身發炎加重,約有1/3的病人可能還會出現乾癬性關節炎,手指節腫脹疼痛變形,或頸腰椎慢性痠痛,長期更合併心血管疾病、代謝症候群。
乾癬夏日控制良好 只有這類患者常惡化
夏日陽光充足,紫外線有助控制發炎,大部分乾癬患者控制比冬日好。不過林騰立醫師指出,少部分患者因病灶長在臉部或手腳上,擔心別人異樣眼光,大熱天仍穿長袖、戴口罩,甚至女生要化濃妝才敢出門。在全身「包緊緊」情況下,皮膚容易出現汗疹、濕疹,搔抓後出現傷口,就容易產生乾癬,一旦有傷口的乾癬病灶觸碰水與藥物會異常疼痛,影響患者治療意願,造成惡行循環。
林騰立醫師提到,曾遇過年輕女性乾癬長在額頭和手腳上,雖然是在炎炎夏日前來就診,但看診時仍穿長袖、戴口罩,問診時可感受到患者極為憂鬱,表示因乾癬的緣故幾乎不想出門。患者腋下、鼠蹊部皮膚經檢驗後,更發現有黴菌感染跡象,推測是長期穿長袖過於悶熱,流汗後又合併黴菌的感染。幸好該患者在心理建設,與口服藥和藥膏的治療下,病灶逐漸獲得改善。

乾癬患者的夏季保養 防曬、保濕不可少
針對患者夏季保養,林騰立醫師強調防曬、保濕的重要,雖然適度曝曬陽光有助病灶改善,不過日曬過頭卻可能有其他不良影響。建議可參考氣象報導的紫外線指數採取適當防曬措施,如紫外線過強,建議在早上10點前或下午3點後再出門,也可使用陽傘、帽子、深色衣物等遮陽物,並選擇低敏感性、不油膩、少香精、香料的防曬乳。
至於保濕部分,林騰立醫師建議,夏季可以擦清爽、非油膏類的保濕產品,順著毛髮方向塗抹,擦完乳液後皮膚質地更平滑,會使外用藥滲透效果更好,如要外出可於最外層再塗上防曬乳。

乾癬無法根治 卻可以控制零皮膚病灶
針對乾癬治療,輕微乾癬可以靠擦藥、照光治療,若控制不良,或為中重度之乾癬,比如病灶超過全身10%,則需要免疫調節劑,或是生物製劑來控制。蕭玉屏醫師表示,乾癬治療已有許多健保新藥,主要治療目標是皮膚90%以上無病灶,更有不少患者皮膚可以完全乾淨,若控制得宜,還能降低關節炎、心血管疾病、代謝症候群等併發症風險。
蕭玉屏醫師表示,乾癬夏季若無惡化,治療上不需特別調整,不過蕭醫師提醒,若病情惡化,建議夏天流汗應立即擦乾、洗淨,並使用溫和、清潔性適中的沫浴乳,重點清洗腋下、會陰處,其他部位清水沖洗即可,洗完馬上擦藥,並吹冷氣保持肌膚舒適。
生物製劑療效佳 專一性針對乾癬致病因子
蕭玉屏醫師說明,自從人類基因解序後,找出許多跟乾癬致病有關的機轉。生物製劑可以阻斷這類乾癬相關細胞激素,效果相當不錯,不同於傳統免疫調節劑可能有肝腎毒性,新型生物製劑專一性較強,副作用也較少。
與乾癬疾病機轉有關的幾個重要細胞激素,包含TNF-α、IL-12/23、IL-23、IL-17,各有不同的生物製劑,蕭玉屏醫師分析,患者可依據個人期望,並評估皮膚病灶嚴重程度,是否伴隨關節炎、指甲病變、虹彩炎、腸胃道炎等來選擇,有病人覺得舊型製劑上市時間久比較安心,有人則青睞效果較強的新型製劑,在安全性上都有政府把關。
蕭玉屏醫師以效果出現的速度舉例,有兩週、單月、兩個月、三個月劑型,若患者需求緊迫,現有針對IL-17受體的生物製劑,由於直接阻斷IL-17受體,IL-17家族的細胞激素都被抑制,臨床研究指出,患者在兩周內大概就有平均50%皮膚病灶改善,有1/4患者在兩周左右可達75%改善,更有1/4患者在約7週達成皮膚完全乾淨,94%的病人在3個月內皮膚狀況獲得改善,是皮膚改善效果快速的一種選擇。
蕭玉屏醫師分享,有一名女患者,乾癬病灶並不嚴重,因為要結婚了,聽信親友使用含類固醇偏方,雖然病灶改善,不過停藥後病情加重,更反彈成膿疱型乾癬,體重也變重,讓她很崩潰。經醫師建議後,使用效果快速的生物製劑,讓她趕上人生重要的婚禮。
林騰立與蕭玉屏兩位醫師呼籲,夏季乾癬患者應做好保濕、防曬,多補充水分、蛋白質,盡可能擦乾或洗淨汗水,慎選無刺激性的清潔品,並規律治療,別因在意別人眼光不願就醫,只要治療都可以讓皮膚不出現病灶。
本文為作者評論意見並授權刊登,不代表TVBS立場。
→緊抓話題熱點,與你討論全球大小事!點我追蹤【TVBS Twitter】
→擠出小時間,看看大新奇!全新影音品牌上線囉,一起擠看看!
◤2024史上最熱一年◢